痛风(gout)
是由单钠尿酸盐晶体诱发的炎症性疾病。长期嘌呤代谢活跃,嘌呤摄入过多,或尿酸排泄障碍,均可导致高尿酸血症(hyperuricemia)。
长期高尿酸血症可引起关节及周围软组织尿酸盐晶体沉积,进而出现反复发作的急性关节和软组织炎症、痛风石沉积、慢性关节炎和关节损坏。
高尿酸血症亦可累及肾脏,引起慢性间质性肾炎和尿酸盐结石形成。痛风患者早期积极降尿酸治疗可延缓或阻止脏器损害。
嘌呤的代谢及痛风的分类
单钠尿酸盐晶体沉积是导致痛风发作的根本原因。体温在37℃时,血中尿酸饱和度为420μmol/L(7mg/dl),如持续超过这个饱和点则称为高尿酸血症。
血中过多的尿酸在关节或周围软组织以钠盐的形式析出,并形成晶体沉积,进而诱发的急性炎症则称为痛风。
人体内尿酸的来源有:
①食物中核苷酸分解而来的属外源性,约占体内尿酸的20%;
②由体内氨基磷酸核糖及其他小分子化合物合成或核酸分解而来的属内源性,约占体内总尿酸的80%。
正常人体内尿酸池平均为1200mg,每天产生约750mg,排出500~1000mg。排出的尿酸中约2/3以游离单钠尿酸盐形式由肾脏经尿液排泄,另1/3由肠道排出,或被肠道内细菌分解,这部分尿酸的排泄方式在肾功能不全时有重要代偿意义。
肾脏排泄尿酸有赖于肾小球滤过(正常状态下100%滤过),近端肾小管再吸收(98%~100%)、分泌(50%)和分泌后再吸收(40%~44%),最终尿酸的排泄量仅占肾小球滤过的6%~12%。
正常人每天产生与排泄的尿酸量维持在平衡状态,此时血尿酸保持稳定水平。如尿酸产生增加和(或)肾排泄尿酸不足(绝对不足或相对不足)则可产生高尿酸血症。
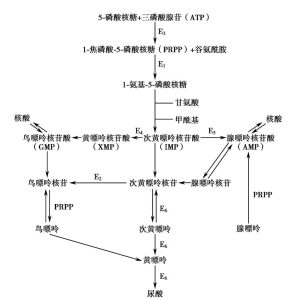
尿酸是人体嘌呤代谢的中间产物。嘌呤的合成代谢与反馈调节途径见下图:

嘌呤合成有两条途径:
①主要途径,在肝内从非嘌呤基前体简单物质如氨基酸、CO2、磷酸核糖+ATP形成磷酸核糖焦磷酸(PRPP),在谷氨酰胺作用下形成氨基磷酸核糖。在甘氨酸及磷酸核糖焦磷酸酰胺转换酶(PRPPAT)催化下形成次黄嘌呤核苷酸(IMP),而后转换成腺嘌呤核苷酸(AMP)或鸟嘌呤核苷酸(GNP),最终生成尿酸;
②补救途径(salvage pathway),直接在脑或骨骼等组织内,利用游离的嘌呤或嘌呤核苷合成嘌呤核苷酸参与嘌呤代谢。
痛风分为原发性和继发性两类。
原发性痛风患者有不到1%为嘌呤合成酶缺陷所致。其余大多病因未明。
继发性者可由肾脏病、血液病及药物等多种原因引起。
【发病机制】
(一)遗传因素
高尿酸血症和痛风的发病均有家族聚集倾向。原发性痛风患者中,约10%~25%有痛风的家族史,痛风患者近亲中发现15%~25%有高尿酸血症。
单基因疾病:包括次黄嘌呤-鸟嘌呤磷酸核糖转移酶(HGPRT)基因、5-磷酸核糖-1-焦磷酸(PRPP)合成酶基因、葡萄糖-6-磷酸酶(G-6-PD)基因、葡萄糖-6-磷酸转运体基因、糖原脱支酶基因、肌糖原磷酸化酶基因、肌磷酸果糖激酶基因、尿调节素基因等异常,为X或常染色体显性或隐性遗传,突变可致高尿酸血症或痛风。现已确定有两种先天性嘌呤代谢异常症是性连锁的遗传,即HGPRT缺乏型和PRPP合成酶活性过高型。表现为女性携带,男性发病。HGPRT完全缺乏所造成的临床疾病称为雷-奈综合征。
多数痛风及高尿酸血症与多因素如年龄、性别、饮食及肾功能异常等有关,遗传表现形式尤其人尿酸阴离子转运体基因等与尿酸排泄密切相关,属多基因关联遗传性疾病。
多基因遗传是原发性高尿酸血症和痛风病的关键原因。目前研究发现有关联性的基因有SLC2A9/GLUT9基因、ABCG2基 因、SLC22A12/URAT1基因、SLC17A1/NPT1基因、SLC17A3/NPT4基因、编码单羧酸转运体9的SLC16A9基因、SLC22A11/OTA4基因、葡萄糖激酶调节蛋白(GCKR)基因、LRRC16A基因、PDZK基因、亚甲基四氢叶酸酯还原酶基因和β3肾上腺受体基因等的单核苷酸位点多态性与血尿酸水平有关。
值得关注的是β3肾上腺受体基因被认为与高尿酸相伴随的胰岛素抵抗相关。
(二)消耗ATP所致的高尿酸血症
消耗ATP会产生尿酸。ATP代谢过程中形成ADP或AMP。AMP进一步分解形成IMP(次黄嘌呤核苷酸)或腺苷,最后形成次黄嘌呤和黄嘌呤分解而形成尿酸。当体内大量消耗ATP,如激烈运动、酗酒、外科手术后、化疗、放疗等过程,可导致血尿酸增高。
(三)继发性高尿酸血症
继发性高尿酸血症大多发生于骨髓增生性疾病如急/慢性白血病、红细胞增多症、多发性骨髓瘤、溶血性贫血、淋巴瘤及癌症化疗时,细胞内核酸大量分解而致尿酸产生过多;
或在肾脏疾病、高血压、动脉硬化晚期,肾衰竭导致尿酸排泄障碍而使血尿酸增高。
药源性的高尿酸血症常发生于较长时间使用噻嗪类利尿药如依他尼酸、呋塞米后。
水杨酸钠在大剂量时有利尿酸作用,而在小剂量时抑制肾小管排泄尿酸而使血尿酸增高。
慢性铍、铅等金属中毒时由于肾小管损害,亦可引起高尿酸血症及痛风。
(四)代谢综合征和胰岛素抵抗
血脂代谢紊乱使血脂增高,增高的血脂使体内酮体增多,肾小管对尿酸的排泌受到竞争性抑制而排出减少。糖尿病致高血糖损害肾功能从而导致尿酸排泄减少。胰岛素能刺激靶器官对阴离子(如尿酸)的再吸收,因此胰岛素抵抗和高胰岛素血症使尿酸重吸收增加。
(五)高尿酸血症的结果导致痛风性关节炎、痛风石及痛风性肾病
1.痛风性关节炎
痛风的急性发作是单钠尿酸盐在关节及关节周围组织以结晶形式沉积引起的急性炎症反应。
高尿酸血症的患者中仅有很少部分出现尿酸盐沉积或痛风石,可能与遗传因素及体内环境有关。
温度和pH的改变,关节局部创伤,感染等均可促进尿酸盐微晶体或微小痛风石析出。由于关节软骨、滑膜内及关节周围组织中血管较少,组织液pH低,四肢关节尤其跖趾承受压力最大而容易损伤,且局部皮温也低,基质中含黏多糖酸及结缔组织较丰富等因素,因此尿酸盐容易析出并沉积。
尿酸盐结晶有白细胞趋化作用,白细胞吞噬尿酸盐晶后释放炎性因子(如IL-1β等)和水解酶致细胞坏死,释放出更多的炎性因子进而引起关节软骨溶解和软组织损伤,导致痛风急性发作。
但大多数情况下,尿酸盐结晶大量沉积的关节,往往无急性关节炎发作,这是由于痛风的急性发作主要是由于血尿酸值迅速波动所致。若尿酸值突然升高,可导致尿酸结晶在已饱和状态下的滑液中沉淀形成针状尿酸盐;而突然降低则可使关节内痛风石表面溶解,并释放出不溶性针状结晶。针状结晶易触发白细胞的吞噬,从而引起痛风发作。
2.痛风石
痛风石是痛风的特征性病变之一。
痛风石的核心为尿酸盐沉积,细小针状结晶可诱导慢性异物反应,其周围被上皮细胞、巨核细胞所包围,有时还有分叶核细胞的浸润,形成异物结节,即所谓痛风石。
常见于关节软骨、滑囊、耳轮、腱鞘、关节周围组织、皮下组织和肾脏间质等部位。关节软骨是最常见的尿酸盐沉积的部位,可引起软骨的退行变、血管翳形成、滑囊增厚、软骨下骨质破坏及周围组织纤维化,最终导致关节强直、畸形。
3.痛风性肾脏病变
痛风性肾病的特征性组织学表现为肾髓质或乳头处尿酸盐结晶,其周围有炎性细胞反应。痛风患者尸检中发现痛风性肾病发生率高,并常伴有急性和慢性肾间质炎症性改变、纤维化、肾小管萎缩、肾小球硬化和肾小动脉硬化等。这些变化是轻度、缓慢进展的病变,却是慢性肾功能不全的原因之一。
尿酸(非尿酸盐)结晶在肾集合管、肾盂肾盏及输尿管内沉积,可诱发急性肾衰竭。痛风患者肾结石的发生率也较正常人高200倍,为35%~40%。其中84%为单纯性尿酸(非尿酸盐)结石,4%为尿酸和草酸钙结石,余为草酸或磷酸钙结石。
结石的发生率随血尿酸浓度的增高、尿尿酸排出量的增多而增加。
【临床表现】
痛风患者的自然病程及临床表现大致可分为下列四期:①无症状高尿酸血症期;②急性痛风性关节炎发作期;③痛风发作间隙期;④慢性痛风石性关节炎期。
(一)无症状高尿酸血症
血清尿酸浓度随年龄而升高,且有性别差异。在儿童期,男女无差别,平均3.6mg/dl;性成熟后男性高于女性约1mg/dl;至女性绝经期后两者又趋接近。无论男女性别,当非同日两次血尿酸水平超过420μmol/L时,称为高尿酸血症。男性在发育年龄即可发生高尿酸血症,而女性往往发生于绝经期后。其中不少高尿酸血症可以持续终生不出现痛风性关节炎、尿酸性肾结石和痛风石,称为无症状高尿酸血症。仅有5%~12%的高尿酸血症患者出现痛风性关节炎发作,血清尿酸浓度愈高,持续时间愈长,发生痛风、尿路结石和痛风石的机会愈多。
(二)急性痛风性关节炎
是痛风最常见的首发症状。好发于下肢关节,典型发作起病急骤,患者往往睡前无任何不适,但到了半夜因疼痛剧烈而惊醒;数小时内症状发展至高峰。关节及周围软组织出现明显的红、肿、热、痛。大关节受累时可有关节渗液。可伴有头痛、发热等全身症状。多数患者在发病前无前驱症状,但部分患者发病前可有疲乏、周身不适及关节局部刺痛等先兆。半数以上患者首发于跖趾关节(尤其是第一跖趾关节),其次足背、踝、膝、指、腕、肘关节也为好发部位;而肩、髋、脊椎等关节则较少发病。初次发病常常只影响单个关节,反复发作则受累关节增多。四季均可发病,但以春、秋季节多发。半夜起病者居多。关节局部的损伤如脚扭伤、穿紧鞋、多走路及外科手术、饱餐、饮酒、过度疲劳、受冷受湿和感染等都可能是诱发因素。
痛风发作持续数天至数周可自然缓解,关节活动可完全恢复,仅留下炎症区皮肤色泽改变、蜕皮等痕迹。而后进入无症状间隙期,历时数月、数年甚至十余年不发。多数病人于一年内复发,此后每年发作数次或数年发作一次,偶有终生仅发作一次者。相当一部分病人有越发越频的趋势。受累关节越来越多,引起慢性关节炎及关节畸形,只有极少数病人自初次发作后没有间隙期,直接延续发展到慢性关节炎期。
(三)痛风石及慢性关节炎
在未经治疗的病人,首发症状后20年70%患者出现痛风石。尿酸盐结晶可在关节内及关节附近肌腱、腱鞘及皮肤结缔组织中沉积,形成黄白色、大小不一的隆起赘生物即所谓痛风结节(或痛风石),可小如芝麻,大如鸡蛋。常发生于耳轮、前臂伸面、第一跖趾、指关节、肘部等处,但未见累及肝、脾、肺及中枢神经系统(图22-17-2)。若关节炎症长时间反复发作则进入慢性阶段,关节症状不易完全消失,引起关节骨质侵蚀、缺损及周围组织纤维化,出现关节发生僵硬、畸形、活动受限,并可破溃形成瘘管,可有白色豆腐渣样物排出。由于尿酸盐有抑菌作用,破口继发感染较少见,瘘管周围组织呈慢性炎症性肉芽肿,不易愈合。在慢性病变的基础上仍可有急性关节炎症反复发作,使病变越来越重,畸形越来越显著,严重影响关节功能。个别患者急性期症状轻微不典型,待出现关节畸形后始被发现。少数慢性关节炎可影响全身关节包括肩、髋等大关节及脊柱关节等。病程愈长,发生痛风结节的机会愈多。发生时间较短的质软结节在限制高嘌呤饮食,应用降尿酸药物后可以逐渐缩小甚至消失,但出现时间长的质硬结节,由于纤维增生严重而不易消失。
(四)肾脏病变
慢性痛风病人约1/3有肾脏损害,表现为三种形式:
1.慢性痛风性肾病
尿酸盐结晶沉积于肾组织引起间质性肾炎,表现为轻度肾区酸痛,早期可仅有蛋白尿和镜下血尿,且呈间歇出现,故易被遗漏。随着病程进展,蛋白尿持续存在,肾浓缩功能尤易受损,出现夜尿增多、尿比重偏低等现象。病情进一步发展,终于由慢性氮质血症发展到尿毒症症群。17%~25%的痛风患者死于肾衰竭。






暂无评论内容